10/11/2025
Darshan Kumar A. Jain, M.B.B.S., M.S. (Ortho.), F.N.B. (Hand and Microsurgery),
Harshit Bhaskar Shetty, M.B.B.S., M.S. (Ortho.), and
Rohith Gopalakrishna Bhat, M.B.B.S., M.S. (Ortho.)
Tóm tắt: Phức hợp sụn sợi tam giác có cấu trúc giải phẫu phức tạp và đóng vai trò then chốt trong việc ổn định khớp cũng như truyền tải lực, khiến nó dễ bị tổn thương. Nhiều kiểu rách khác nhau đã được nghiên cứu và phân loại dựa trên cơ chế tổn thương và kết quả lâm sàng. Tuy nhiên, một dạng rách hiếm gặp như rách kiểu quai xách (bucket-handle) lại không được đề cập trong các phân loại thông thường, và số lượng tài liệu ít ỏi hiện có cũng chưa đưa ra được sự đồng thuận về phương pháp điều trị. Trong bài viết này, chúng tôi giới thiệu một kỹ thuật khâu phục hồi tổn thương kiểu quai xách, bằng cách tái gắn phần mảnh rách bị lật/lệch vào rìa mạch máu mặt lưng của đĩa sụn chính.
Tổn thương ở các cấu trúc phía trụ của cổ tay, dù riêng lẻ hay phối hợp, có thể biểu hiện bằng triệu chứng không rõ ràng hoặc đau cổ tay phía trụ liên quan đến hoạt động. Trong số các chẩn đoán phân biệt, tổn thương phức hợp sụn sợi tam giác (TFCC) thường gặp trên lâm sàng. Mặc dù đau là triệu chứng phổ biến nhất của rách TFCC, bệnh nhân cũng có thể xuất hiện hạn chế xoay cẳng tay, điều này thường khiến họ đi khám sớm — ngay cả trong trường hợp có thể bỏ qua cơn đau — dẫn đến chậm trễ trong việc chẩn đoán ban đầu. Việc quy kết tình trạng “kẹt” này cho một mảnh rách lật của TFCC đòi hỏi phải hiểu rõ về giải phẫu phức tạp cũng như cơ chế tổn thương của cấu trúc này.
Các tổn thương TFCC được phân loại theo Palmer² và Atzei & Luchetti³ chủ yếu dựa vào vị trí rách (Palmer) và cấu trúc chức năng của vùng ngoại vi TFCC (Atzei & Luchetti). Tuy nhiên, trái với cách phân loại tách biệt đó, phần lớn các kiểu rách gặp trong lâm sàng thường là sự kết hợp của nhiều dạng hơn là xảy ra đơn lẻ. Ngoài ra, các dạng rách như rách kiểu quai xách (bucket-handle tear) hoặc rách dạng vạt (flap tear) lại không được đưa vào các hệ thống phân loại này. Một số hệ thống mới hơn, như phân loại của Herzberg, xếp những dạng rách này vào nhóm tổn thương nặng ở đĩa sụn trung tâm⁴. Theumann et al.⁵ đã sử dụng thuật ngữ “rách kiểu quai xách” cho TFCC, tương tự như cách gọi trong chấn thương sụn chêm đầu gối. Giống như ở khớp gối, những vết rách này thường bắt đầu theo hướng dọc hoặc chéo, tạo ra một vành ngoại vi ổn định và mảnh trung tâm không ổn định, có xu hướng lệch vào trong khe khớp và gây kẹt cơ học. Cơ chế tổn thương và biểu hiện lâm sàng tương đồng — ví dụ như giới hạn xoay cẳng tay — đã xác nhận tính phù hợp của thuật ngữ này trong thực hành lâm sàng. Việc điều trị các vết rách này phụ thuộc vào vị trí, mức độ nặng, tình trạng mạch máu nuôi và khả năng lành sau khi được xử lý. Mạch máu nuôi đĩa sụn TFCC đi theo hướng xuyên tâm, tuy nhiên, vùng trung tâm và nơi bám vào phía trụ thường ít được nuôi máu, khiến cho các vết rách ở vùng ngoại vi dễ phục hồi hơn, còn các vết rách trung tâm thường cần phải nạo bỏ (debridement) thay vì khâu phục hồi. Dù hiếm gặp, rách dạng vạt (flap tear) lại khá đa dạng tùy theo vị trí, mức độ tưới máu, phạm vi tổn thương và các thành phần của TFCC liên quan. Độ hiếm của loại. rách này phản ánh qua số lượng tài liệu rất hạn chế, và hiện vẫn tồn tại sự thiếu nhất quán trong hướng xử trí. Chúng tôi cho rằng cần có thêm nghiên cứu để xác định rõ sự khác biệt giữa loại rách này so với các lỗ thủng trung tâm thường gặp, cũng như khả năng lành thương sau khi được khâu phục hồi.
Đánh giá bệnh nhân và chẩn đoán hình ảnh
Bệnh nhân cần được đánh giá lâm sàng để phát hiện các dấu hiệu của tổn thương phức hợp sụn sợi tam giác (TFCC), đặc biệt nếu có giới hạn tầm vận động của cổ tay, nhất là xoay cẳng tay (Hình 1). Cần chụp X-quang cổ tay ban đầu để kiểm tra các dấu hiệu như bán trật khớp trụ (ulnar subluxation), chênh lệch chiều dài trụ-quay (ulnar variance) và các dấu hiệu thoái hóa tại khớp trụ-cổ tay hoặc khớp quay-trụ xa.
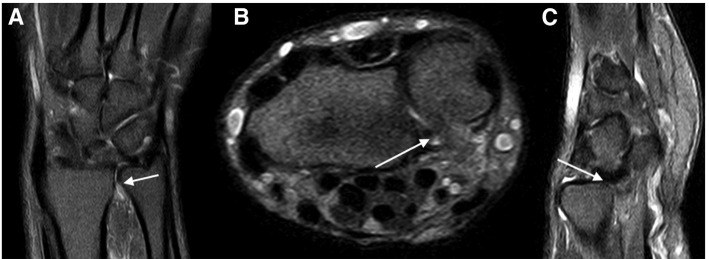
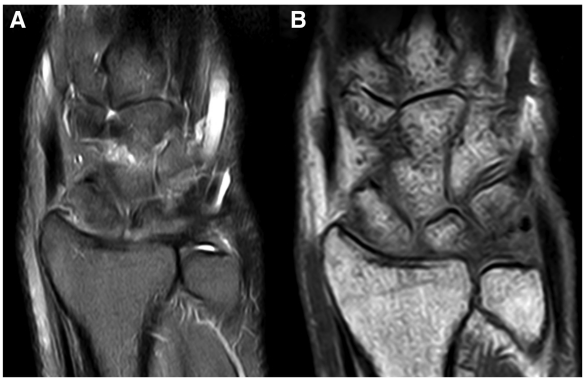
Chụp MRI không tiêm thuốc tương phản giúp chẩn đoán chính xác loại rách, vị trí mảnh rách, và mức độ lệch/lật của mảnh rách đó (Hình 2).
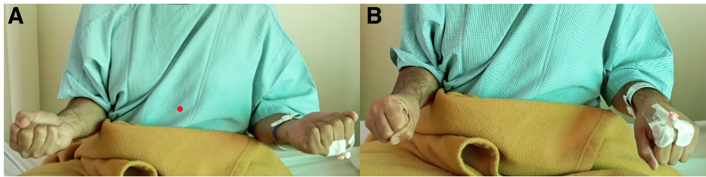
Bệnh nhân khai bị đau ảnh hưởng đến các sinh hoạt hằng ngày như cầm phấn/bút (đặc biệt khi xoay), đánh máy, và mang sách vở.
X-quang thường cho thấy chênh lệch trụ bình thường (ulnar variance bình thường).
Kỹ thuật phẫu thuật
Chuẩn bị trước phẫu thuật
Bệnh nhân được đặt ở tư thế nằm ngửa sau khi gây mê toàn thân hoặc gây tê vùng. Bàn tay được cố định vào giá kéo ngón (finger-trap traction tower, hãng Linvatec), trong khi dây đai đối lực được đặt ở cánh tay, phía xa garo. Lực kéo được thiết lập ở mức 5 kg, sau khi đã xác nhận độ vững của khớp quay-trụ xa (distal radioulnar joint – DRUJ) và khớp trụ-cổ tay (ulnocarpal joint) dưới tác dụng của thuốc mê.
Các bước khâu phục hồi
Thiết lập nội soi và chẩn đoán tổn thương TFCC
Một ống nội soi 30°, đường kính 2,4 mm (hãng Karl Storz Se & Co., Tuttlingen, Đức) được đưa vào thông qua cửa sổ nội soi chuẩn 3-4 (nằm giữa khoang duỗi số 3 và số 4, cách 1 cm về phía xa so với mỏm Lister) để quan sát.
Cửa sổ 6R (nằm về phía quay của gân cơ duỗi trụ cổ tay – extensor carpi ulnaris) được thiết lập để thao tác dụng cụ.
Nội soi chẩn đoán khớp trụ–cổ tay (ulnocarpal joint) phát hiện:
Vị trí bám tại hõm (fovea) của phần TFCC ngoại vi được xác nhận bằng cách sử dụng nghiệm pháp trampoline và hook test.
Tách, nhận diện và đánh giá mảnh rách dạng vạt (flap)
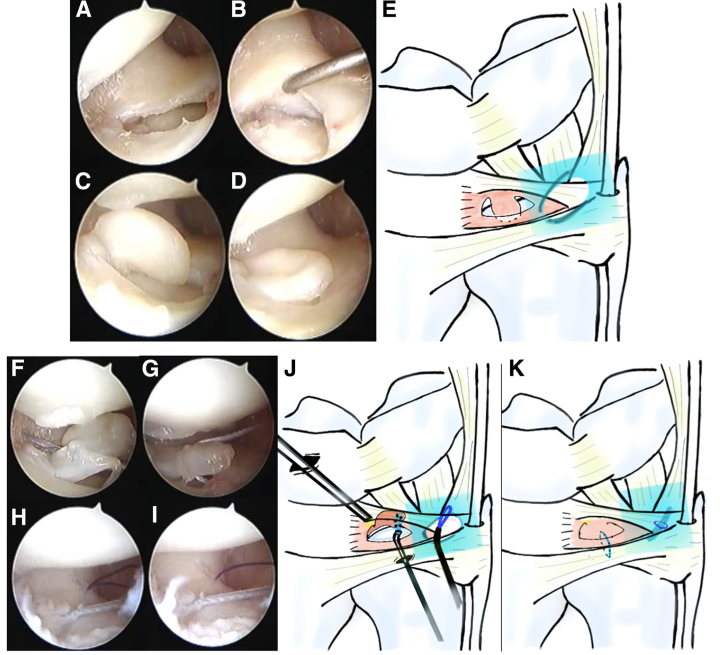
Khoang khớp được nạo sạch để loại bỏ tình trạng viêm màng hoạt dịch và sơ sợi dây chằng bằng một thiết bị dao cạo nhỏ gắn động cơ, đường kính 2,5 mm (small joint shaver, hãng Stryker, Kalamazoo, MI). Mảnh vạt được tách ra bằng cách sử dụng que thăm dò kết hợp với các động tác xoay cẳng tay (Hình 3A–D), và việc này giúp cải thiện ngay lập tức sự hạn chế xoay sấp của cẳng tay sau khi giải phóng. Mảnh vạt có gốc nằm ở mặt gan tay, chiếm khoảng 40% chu vi của đĩa sụn, được phát hiện bị bong khỏi rìa mạch máu mặt mu (dorsal vascular limbus) của đĩa sụn chính (articular disc proper).

Đặt chỉ khâu và nút buộc
Một cổng 4-5 bổ sung (nằm giữa khoang duỗi số 4 và số 5, dọc theo xương bàn tay số 4) được thiết lập để hỗ trợ việc đưa chỉ khâu vào vị trí.
Một ống kim 18G, được uốn cong nhẹ, chứa chỉ FiberStick 4-0 (hãng Arthrex, Naples, FL) được sử dụng. Kim được đưa xuyên qua:
Chỉ FiberStick di chuyển lên trên đồng thời với chuyển động đi xuống của kim (xem Hình 3F–G), sau đó được thu lại qua cổng 4-5.
Một nút buộc được tạo ra để cố định mảnh rách vào bao khớp mặt mu.
Khâu phục hồi bao khớp mặt mu
Vết rách hoặc bong của bao khớp mặt mu được khâu lại bằng cách luồn một ống kim 18G chứa chỉ đơn sợi polydioxanone 3-0 (PDS; hãng Ethicon, Somerville, NJ) qua cổng 6R (xem Hình 3H–K, Video 1). Chỉ khâu được đặt nhằm cố định vết rách bao khớp mặt mu, giúp tăng cường độ vững của TFCC. Việc phục hồi được xác nhận bằng cách:
Cuối cùng, đĩa sụn khớp được tái gắn chắc chắn vào bao khớp mặt mu.
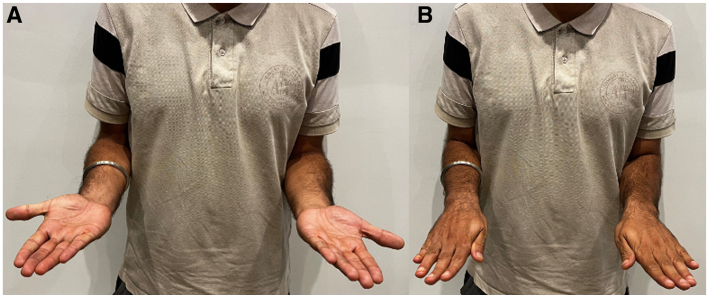
Điều này cho phép bệnh nhân sử dụng cổ tay đã phẫu thuật trong các hoạt động tương tự như trước chấn thương, vào thời điểm kết thúc 6 tháng hậu phẫu.
Phục hồi sau phẫu thuật
Cổ tay được bất động bằng nẹp sau cánh tay dài (long arm back slab), giữ ở tư thế xoay ngửa cẳng tay và cổ tay ở vị trí trung gian, trong vòng 4 tuần. Sau đó, bệnh nhân được hướng dẫn chương trình tập vận động và tăng cường sức mạnh kéo dài trong 4 tháng tiếp theo (xem Hình 4).
Thảo luận
Đau cổ tay phía trụ có thể gây suy giảm chức năng nghiêm trọng cho bệnh nhân và là thách thức lớn đối với phẫu thuật viên. Sau khi chẩn đoán được rách TFCC, việc xác định vị trí và mức độ tổn thương trên lâm sàng là yếu tố quan trọng để định hướng điều trị tiếp theo. Triệu chứng hạn chế xoay cẳng tay không phải là biểu hiện phổ biến, do đó cần xem xét khả năng tồn tại của các mảnh rách không ổn định, có thể lệch vào khoang khớp và gây kẹt cơ học. Các trường hợp rách dạng vạt được báo cáo trước đây thường gây kẹt cấp tính ở động tác xoay ngửa cẳng tay, khác với trường hợp của chúng tôi — trong đó một nửa cuối của động tác xoay sấp bị hạn chế¹,⁵,⁷,⁸
Suzuki và cộng sự¹, trong loạt ca lâm sàng gồm 24 trường hợp, đã phân loại cơ chế bệnh sinh của hiện tượng kẹt khi xoay ngửa dựa trên vị trí mảnh rách và hướng lệch của mảnh vạt. Cụ thể, mảnh rách bị lệch về phía gan tay sẽ chắn đường trượt ra trước (volar subluxation) của đầu xương trụ, dẫn đến hiện tượng kẹt ở cuối tầm xoay ngửa. Tuy nhiên, không có trường hợp nào trong loạt nghiên cứu này hay các tài liệu khác ghi nhận hạn chế xoay sấp cẳng tay, điều này cho thấy vẫn còn khoảng trống trong hiểu biết về các mảnh rách dạng vạt và cơ chế gây triệu chứng. MRI không cản quang là công cụ hữu ích để xác nhận sự tồn tại của rách dạng vạt và vị trí lệch của mảnh rách.
Theumann và cộng sự⁵ đã ghi nhận một trường hợp rách thành phần ngoại vi xa của TFCC, trong đó mảnh rách bị gập lại vào chính nó, tạo hình ảnh “kính râm” (sunglass appearance) trên MRI. Kể từ đó, nhiều kiểu lệch mảnh rách đã được ghi nhận, như trong loạt ca của Jose và cộng sự⁷, trong đó một mảnh rách bị lệch vào ngách trước mỏm trâm (prestyloid recess) và một mảnh khác lệch vào khớp quay–trụ xa (DRUJ) — tương tự như trong trường hợp của chúng tôi.
Tuy nhiên, độ nhạy và độ đặc hiệu của MRI trong chẩn đoán rách TFCC thay đổi tùy theo vị trí tổn thương, vì vậy nội soi vẫn là tiêu chuẩn vàng để chẩn đoán. Suzuki và cộng sự¹ khuyến nghị nên giảm mảnh rách bằng nội soi hoặc mổ hở thay vì thao tác nắn đóng, nhằm tránh rách thêm hoặc bong bao khớp.
Theumann và cộng sự⁵ đã tái gắn mảnh rách liên quan đến lá xa bằng kỹ thuật miniopen sử dụng mỏ neo khâu, nhưng không ghi nhận cải thiện ngay sau mổ và bệnh nhân mất liên lạc sau đó. Jose và cộng sự⁷ báo cáo kết quả tốt sau khi khâu nội soi hai ca rách kiểu bucket-handle cấp tính, tuy nhiên báo cáo thiếu chi tiết kỹ thuật khâu phục hồi. Ho và cộng sự⁸ ghi nhận kết quả tốt sau khi cắt bỏ một phần mảnh rách bị kẹt ở bệnh nhân trẻ tuổi, song cắt một phần mảnh vạt có thể để lại đầu rách tự do, tạo nguy cơ rách tiếp diễn.
Với rất ít trường hợp được báo cáo, hiện vẫn còn khoảng trống trong hiểu biết và chưa có sự đồng thuận rõ ràng về xử trí. Trong trường hợp của chúng tôi, mảnh rách nằm ở rìa mặt mu giàu mạch máu của đĩa sụn, và mảnh vạt vẫn còn bám rộng ở phía gan tay, nên chọn phương án khâu phục hồi thay vì cắt bỏ. Tái gắn mảnh vạt vào rìa mạch máu mặt mu của đĩa sụn và bao khớp giúp thúc đẩy quá trình lành, do đĩa sụn nhận máu nuôi từ mô mềm ngoại vi bao quanh TFCC⁶. Việc khâu lại vùng bao khớp mặt mu bị bong cũng góp phần hỗ trợ lành thương.

Dù rách dạng vạt hoặc bucket-handle là tổn thương hiếm gặp, việc đánh giá đúng vị trí và thành phần TFCC liên quan là rất quan trọng để quyết định giữa cắt bỏ hay khâu phục hồi. Đặc biệt, các vết rách có liên quan đến vùng có mạch máu nuôi như rìa đĩa sụn hoặc ngoại vi TFCC nên được ưu tiên phục hồi, vì khả năng lành tốt và dẫn đến kết quả lâm sàng khả quan (xem Bảng 2).
Tài liệu tham khảo
1. Suzuki T, Nakamura T, Tanino Y, Obara Y, Yoshikawa Y, Iwamoto T. Acute blocking of forearm supination secondary to tearing of the triangular fibrocartilage complex. J Hand Surg Eur Vol 2020;45:939-944.
2. Palmer AK. Triangular fibrocartilage complex lesions: A classification. J Hand Surg Am 1989;14:594-606.
3. Atzei A, Luchetti R. Foveal TFCC tear classification and treatment. Hand Clin 2011;27:263-272.
4. Herzberg G, Burnier M, Ly L, Nakamura T, Piñal FD, Atzei A. A new arthroscopic classification of triangular
fibrocartilage complex disorders. J Wrist Surg 2023;13:2-8.
5. Theumann N, Kamel EM, Bollmann C, Sturzenegger M, Becce F. Bucket-handle tear of the triangular fibrocartilage complex: Case report of a complex peripheral injury with separation of the distal radioulnar ligaments
from the articular disc. Skeletal Radiol 2011;40:1617-1621.
6. Bednar MS, Arnoczky SP, Weiland AJ. The microvasculature of the triangular fibrocartilage complex: Its clinical
significance. J Hand Surg Am 1991;16:1101-1105.
7. Jose J, Arizpe A, Barrera CM, Ezuddin NS, Chen D. MRI findings in bucket-handle tears of the triangular fibrocartilage complex. Skeletal Radiol 2018;47:419-424.
8. Ho JW, Kim JY, Lee YK. Acute blockage of forearm supination due to flap tear of the triangular fibrocartilage disc:
A case report. Medicine (Baltimore) 2024;103:e37915.
© 2023 The Heat